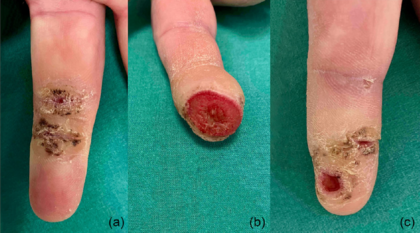
Blasen und schmerzhafte Erosionen an den Fingern einer 54-jährigen Frau
Überblick
Wir berichten über eine 54-jährige Patientin, die primär zur Behandlung eines Granuloma anulare disseminatum in unsere dermatologische Klinik eingewiesen wurde. Nebenbefundlich berichtete die Patientin von Blasen und schmerzhaften Erosionen an den Fingern sowie vereinzelt an den Unterschenkeln, welche seit 3 Jahren rezidivierend auftreten würden.
Nach wenigen Stunden bis Tagen würden die Blasen platzen und es würden schmerzhafte Erosionen, teilweise auch Ulzerationen entstehen. Bislang sei ambulant eine Lokaltherapie mit Betamethason-Creme erfolgt, die keine Besserung erbrachte. Nach 4–6 Wochen würden die Wunden spontan abheilen. An Vorerkrankungen bestehen eine arterielle Hypertonie, ein Diabetes Mellitus Typ 2 sowie eine Hypothyreose. Die Hausmedikation besteht seit Jahren unverändert aus Atorvastatin, Losartan/Hydrochlorothiazid, Furosemid, Metformin, Dulaglutid, Empagliflozin, Levothyroxin, Tilidin, Metamizol und Cholecalciferol. Die Patientin arbeite als Bauzeichnerin. Eine manuelle Manipulation der Haut an den Fingern wird verneint. Ebenso verneint sie ähnliche Hautveränderungen, Narbenbildung oder Nageldystrophien in der Kindheit oder im Jugendalter.
Die Familienanamnese ist negativ hinsichtlich dermatologischer Erkrankungen. Volar im Bereich der Fingerendglieder, rechtsseitig DII und DIII und linksseitig DIII, zeigten sich scharf begrenzte Ulzerationen mit teilweise bestehenden Hyperkeratosen in der Umgebung (Abbildung 1). Bei stationärer Aufnahme waren keine Blasen zu sehen. Am dritten Tag nach Aufnahme zeigte die Patientin erstmalig eine frische Blase am vierten Finger rechts streckseitig (Abbildung 2a). Die Nikolski-Phänomene waren nicht auslösbar. Am Folgetag fand sich an derselben Lokalisation eine postbullöse Erosion mit hämorrhagischer Kruste (Abbildung 2b).
Laborchemisch fanden sich ein erhöhter HbA1c-Wert (7,7% des Hb; Normbereich: < 6,5%) sowie ein erhöhter Glukosewert (134 mg/dl; Normbereich: 70–110 mg/dl). Die übrigen Laborbefunde, einschließlich ANA- und ENA-Screening, Rheumafaktor und Immunfixation, waren unauffällig. In der indirekten Immunfluoreszenz auf humaner Spalthaut und Affenösophagus ließen sich keine zirkulierenden IgG- oder IgA-Autoantikörper nachweisen. Der BP180-NC16A-ELISA (Euroimmun, Lübeck, Deutschland) fiel negativ aus.
Ein bakterieller Abstrich zeigte sich unauffällig, in der radiologischen Untersuchung konnte eine knöcherne Beteiligung ausgeschlossen werden. Dopplersonographisch zeigte sich kein Anhalt für eine pAVK. Eine neurologische Begutachtung bestätigte die seit mehreren Jahren bekannte periphere Polyneuropathie.
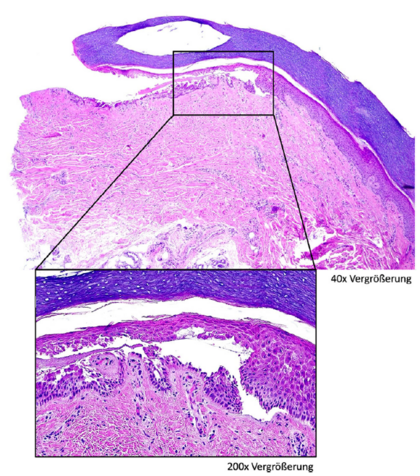
Die histopathologische Untersuchung einer frischen Blase ergab eine vorwiegend intraepidermale Spaltbildung mit suprabasaler Spaltbildung. Bei starker Vergrößerung zeigten sich teils nekrotische Keratinozyten (Abbildung 3). Eine weitere Hautprobe zur Durchführung einer direkten Immunfluoreszenz wurde aufgrund der Lokalisation der Hautveränderungen nicht entnommen.
Wie lautet Ihre Diagnose?
Diagnose einblenden