Weiterer Verlauf
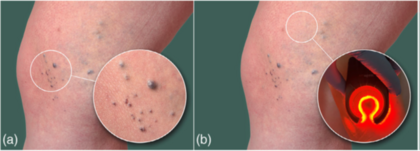
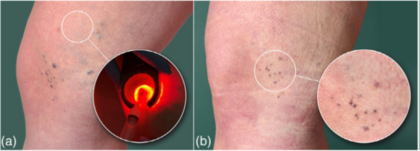
Eine genetische Analyse ergab eine heterozygote pathogene Variante c.[844_847del] im Exon 8 des Glomulin-Gens (GLMN; 1p22.1). Unter Berücksichtigung der klinischen und diagnostischen Befunde wurde die Diagnose einer genetischen kutanen glomuvenösen Malformation (GVM) gestellt. Die sichtbaren GVM wurden zunächst mittels Flüssigsklerosierungstherapie, später mehrfach mit Schaumsklerosierungstherapie mit 0,5 % Polidocanol behandelt. Die Beurteilung unsichtbarer und nicht palpabler dermaler GVM stellte weiterhin eine Herausforderung dar. Hierzu setzten wir die LED-Diaphanoskopie ein, um intradermale GVM zu erkennen und die visuell kontrollierte Applikation des Sklerosierungsmittels zu ermöglichen (Abbildung 3a). Dies erlaubte eine präzise intraläsionale Punktion, wodurch Nebenwirkungen wie Nekrosen oder narbige Umwandlungen durch extraläsionale Injektionen vermieden werden konnten. Die Patientin berichtete über eine signifikante Schmerzreduktion in den behandelten Arealen – von anfangs 8/10 auf 1/10 (NRS 0–10). Während des 19-monatigen Follow-ups zeigte sich kein Rezidiv der behandelten Läsionen (Abbildung 3b).
Diskussion
Glomuvenöse Malformationen (GVM) sind seltene, benigne kutane Tumoren. Sie entstehen durch Mutationen im GLMN-Gen auf Chromosom 1p21–22 und werden autosomal-dominant vererbt. Die Läsionen entwickeln sich vermutlich in Arealen mit sogenannten Second-Hit-Mutationen, weshalb man von einem vollständigen, lokalisierten Verlust von Glomulin ausgeht. (1–3)
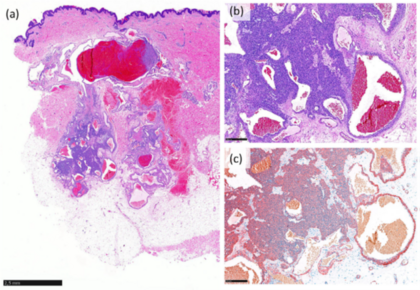
Charakteristische histologische Merkmale glomuvenöser Malformationen sind erweiterte dermale Gefäße, die von monomorphen, kuboidalen Glomuszellen umgeben sind. Diese exprimieren glatte Muskelmarker wie α-SMA, Caldesmon und Vimentin. (4,5)
Klinisch präsentieren sich GVM meist bereits im Kindesalter als Makulae, entwickeln sich in der Adoleszenz jedoch weiter zu erhabenen, bläulich-lividen bis dunkelblauen Läsionen mit kopfsteinpflasterartiger Oberfläche. Sie sind häufig druckschmerzhaft. (6)
Therapeutisch wurden Exzision, Lasertherapie und Sklerotherapie mit unterschiedlichem Erfolg beschrieben. (7–10)
Die Flüssig- oder Schaumsklerotherapie unter LED-Diaphanoskopie stellt eine einfache und sichere Behandlungsoption dar – insbesondere für tief dermale Läsionen, die nur tastbar, aber nicht sichtbar sind. Die Methode ermöglicht eine gezielte intraläsionale Punktion und damit eine präzise Injektion des Sklerosierungsmittels, was zu einer deutlichen Schmerzreduktion führt.
Interessenkonflikt
Keiner.
Literatur
- Boon LM, Brouillard P, Irrthum A, et al. A gene for inherited cutaneous venous anomalies ("glomangiomas") localizes to chromosome 1p21-22. Am J HumGenet. 1999;65:125-133.
- Brouillard P, Boon LM, Mulliken JB, et al. Mutations in a novel factor, glomulin, are responsible for glomuvenous malformations ("glomangiomas"). Am J Hum Genet. 2002;70:866-874.
- Brouillard P, Boon LM, Revencu N, et al. Genotypes and phenotypes of 162 families with a glomulinmutation. Mol Syndromol. 2013;4:157-164.
- Wobser M, Ernestus K, Hamm H. Pädiatrische Dermatohistopathologie – Histologie von Dermatosen im Neugeborenen- und Säuglingsalter. J Dtsch Dermatol Ges. 2015;13:535-550.
- Dervan PA, Tobbia IN, Casey M, et al. Glomus tumours: an immunohistochemical profile of 11 cases. Histopathology. 1989;14:483-491.
- Boon LM, Mulliken JB, Enjolras O, et al. Glomuvenous malformation (glomangioma) and venous malformation: distinct clinicopathologic and genetic entities. Arch Dermatol. 2004;140:971-976.
- Moreno-Arrones OM, Jimenez N, Alegre-Sanchez A, et al. Glomuvenous malformations: dual PDL-Nd:YAG laser approach. Lasers Med Sci. 2018;33:2007-2010.
- Rivers JK, Rivers CA, Li MK, et al. Laser Therapy for an Acquired Glomuvenous Malformation (Glomus Tumour): A Nonsurgical Approach. J Cutan Med Surg. 2016;20:80-83.
- Shah A, Tassavor M, Sharma S, et al. Surgical and non-surgical treatment modalities for glomuvenous malformations. Dermatol Online J. 2021;Jul15:27.
Jha A, Khunger N,Malarvizhi K, et al. Familial disseminated cutaneous glomuvenous malformation: Treatment with polidocanol sclerotherapy. J Cutan Aesthet Surg. 2016;9:266-269.
Carolin Mitschang (1), Theresa Sonnenschein (1), Stephan Alexander Braun (1,2), Tobias Goerge (1)
- Klinik für Dermatologie, Universitätsklinikum Münster
- Klinik für Dermatologie, Medizinische Fakultät, Heinrich-Heine-Universität Düsseldorf
Die Diagnosequizze werden uns freundlicherweise zur Verfügung gestellt vom "Journal der Deutschen Dermatologischen Gesellschaft" © Deutsche Dermatologische Gesellschaft