Diagnose
27. September 2018
Menkes-Syndrom
Diskussion
Pili torti (PT), auch als „Twisted Hairs“-Krankheit bekannt, ist eine seltene Erkrankung, bei der der Haarschaft um 180 Grad in unregelmäßigen Abständen um seine Längsachse gedreht ist. Pili torti sind lockig, brüchig, dünn und dick; sie sind fragil, daher kurz und üblicherweise blond und stumpf aufgrund der schlechten Lichtreflektion auf der gedrehten Oberfläche [1].
Pili torti kann als erworbene isolierte Erkrankung (narbige Alopezie, orale Einnahme von Retinoiden, Anorexie) auftreten ohne genetische Anfälligkeit festgestellt wurde. Meist ist PT aber eine Teilerkrankung mehrerer vererbter multisystemischer Störungen, wie das Menkes- Syndrom (MD, Menkes Disease), Ronchese-Syndrom, Beare-Syndrom, Björnstad-Syndrom, Rapp-Hodgkin-Syndrom, Trichiothiodystrophie und Trichodysplasie-Xeroderma (Tabelle 1); diese Syndrome teilen PT trotz ihrer klinischen und genetischen Heterogenität als gemeinsames Merkmal [1, 2]. Die korrekte diagnostische Aufarbeitung von Anomalien des Haarschafts kann Ärzte zu der korrekten und frühen Diagnose dieser komplexen Syndrome führen.
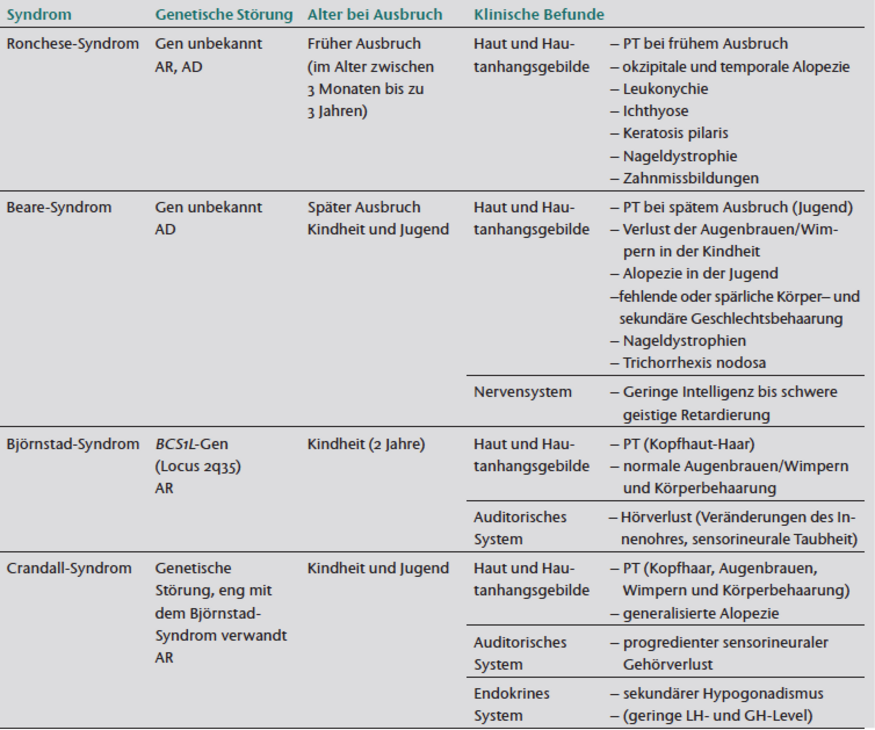
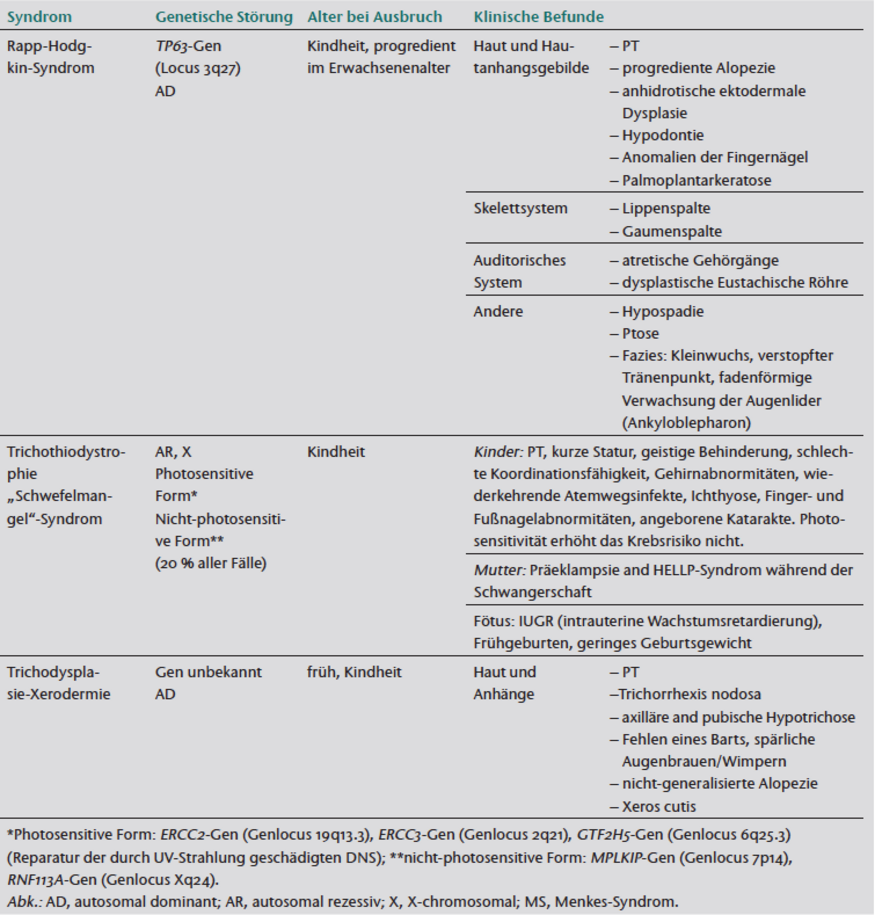
Tabelle 1 Mit Pili torti verwandte genetische Erkrankungen.
Hier berichten wir über die klinischen und genetischen Befunde bei einem seltenen Fall von MD, einer angeborenen X-chromosomal-rezessiv vererbten Störung des Kupfer-Stoffwechsels, mit einer Inzidenz von 1: 100.000-300.000 Lebendgeburten. Es wird durch Keimbahnmutationen des ATP7A-Gens verursacht, welches für das Kupfer transportierende Protein ATPase kodiert.
MD-Patienten zeigen eine beeinträchtigte intestinale Kupferabsorption, die Kupfermangel und insuffiziente Aktivität der kupferabhängigen Enzyme zur Folge hat und zu einem komplexen, schnell lebensbedrohlichen, multisystemischen Syndrom führt [3, 4].
Schwere neurodegenerative Zeichen treten meist nach 2–3 Monaten auf. Bei MRT-Untersuchungen sind häufig gewundene Blutgefäße im Gehirn, eine Ventrikulomegalie sowie eine diffuse Atropie zu beobachten [3–6].
Typische Merkmale von MD-Kindern sind ein pausbäckiges Gesicht mit blasser Haut, tiefstehende Ohren, prominente Stirnknochen und Hinterhauptbein sowie Mikrognathie; außerdem können laxe Haut, Veränderungen am Skelett (Pectus excavatum, gewölbter Gaumen, Schädelanomalien, lange Knochen und Rippen), gemeinsame Hyperlaxivität, Nabel- oder Leistenbrüche, Blasendivertikel, renale Rupturen, Kryptorchismus, ein vesiko-ureteraler Reflux und Harnwegsinfektionen auftreten [3–5].
Die Kopfhaare sind spärlich, trocken, stumpf und kurz. Sie brechen in unterschiedlicher Länge ab und müssen nie geschnitten werden. Sie sind häufig schwach pigmentiert oder haben ungewöhnliche Farben. In der Lichtmikroskopie zeigen PT mehrere 180 Grad-Drehungen um ihre eigene Achse, 0,4 – 0,9 mm groß, in unregelmäßigen Intervallen. Trichoklasie (schräges Brechen des Haarschafts) und Trichoptilosis (längslaufende Spaltung des Schafts) sind häufige Befunde [1, 4].
Nur eine frühzeitige Kupferergänzung (innerhalb von 10 Tagen nach der Geburt) kann den Krankheitsverlauf ändern [4, 6, 7]. Die zeitgerechte Entdeckung des MD ist jedoch eine Herausforderung, da viele MD-Symptome (beispielsweise Fütterschwierigkeiten, Hypothermie, Hypoglykämie und anhaltende Gelbsucht) in der neonatalen Zeit unspezifisch sind. Zusätzlich können geringe Serumlevel von Kupfer und Caeruloplasmin auch auch bei gesunden Neugborenen auftreten. Darüber hinaus ist die Familienanamnese häufig negativ. Aufgrund des X-chromosomalen Vererbungsmusters können betroffene Frauen auch asymptomatisch sein oder nur leichte Phänotypen entwickeln. Betroffene Männer weisen andererseits immer Haarveränderungen auf, die eine frühe Diagnosestellung erleichtern [4–6, 8].
Die neurokutanen Befunde unseres Patienten verwiesen auf MD; die Genanalyse des ATP7A-Gens ergab eine pathogene Punktmutation c.[2172+5G>C] auf Exon 9, sowohl bei dem Patienten als auch bei seiner gesunden Mutter. Nach der Diagnosestellung mit MD im Alter von 8 Monaten wurde die Kupferhistidinergänzung eingeleitet. Derzeit ist der Patient 2 Jahre alt und lebt in einem Langzeitpflegeheim, wohin er nach einer perkutanen endoskopischen Gastrostomie im Alter von 14 Monaten verlegt wurde.
Dieser Bericht zeigt, wie wichtig eine exakte dermatologische Untersuchung mit nicht invasiven Methoden wie der Trichoskopie ist. Sie spielen nicht nur bei der frühzeitigen Diagnosestellung komplexer, multisystemischer Syndrome eine große Rolle, auch der klinische Verlauf und die Überlebenswahrscheinlichkeit hängen in hohem Maße von ihnen ab [9, 10].
Danksagung
Wir danken Dr. Thomas Fleetwood, MD, (Department of Translational Medicine, A. Avogadro University of Eastern Piedmont, Novara, Italien) für die sprachliche Überprüfung des Manuskripts.
Interessenkonflikt: Keiner.
Literatur
1 Yang JJH, Cade KV, Rezende FC et al. Clinical presentation of pili torti – Case report. An Bras Dermatol 2015; 90(3 Suppl 1): 29–31.
2 Sakamoto F, Ito M, Saito R. Ultrastructural study of acquired pili torti-like hair defects accompanying pseudopelade. J Dermatol 2002; 29(4): 197–201.
3 Bertini I, Rosato A. Menkes disease. Cell Mol Life Sci 2008; 65(1): 89–91.
4 Kaler SG. Inborn errors of copper metabolism. Handb Clin Neurol 2013; 113: 1745–54.
5 Quattrocchi CC, Longo D, Bevivino E et al. Kinky hair, kinky vessels, and bladder diverticula in Menkes disease. J Neuroimaging 2011; 21(2): e114–6.
6 Kaler SG. Neurodevelopment and brain growth in classic Menkes disease is influenced by age and symptomatology at initiation of copper treatment. J Trace Elem Med Biol 2014; 28(4): 427–30.
7 Tümer Z, Møller LB. Menkes disease. Eur J Hum Genet 2010; 18(5): 511–8.
8 Smpokou P, Samanta M, Berry GT et al. Menkes disease in affected females: the clinical disease spectrum. Am J Med Genet A 2015; 167A(2): 417–20.
9 Tantcheva-Poór I, Oji V, Has C. A multistep approach to the diagnosis of rare genodermatoses. J Dtsch Dermatol Ges 2016; 14(10): 969–86.
10 Neri I, Piccolo V, Cocchi G et al. Hair in newborns and infants: clinical and dermoscopic evaluation of 45 cases. Br J Dermatol 2013; 169(4): 896–900.

Die Diagnosequizze werden uns freundlicherweise zur Verfügung gestellt vom
"Journal der Deutschen Dermatologischen Gesellschaft" © Deutsche Dermatologische Gesellschaft
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)