Diagnose
5. September 2017
Lokalisierte Amyloidose der Glans penis
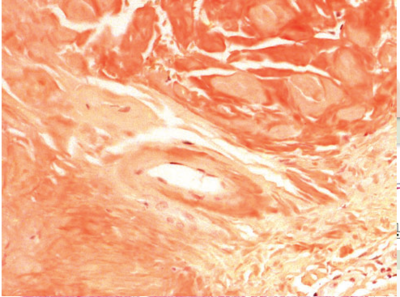
Die dermalen Ablagerungen markieren positiv. Besonders deutlich ist das cuffing um dermale Gefäße zu erkennen (Kongorot-Färbung, Originalvergrößerung x 100).
Spezialfärbungen und Immunhistochemie
Therapie und Verlauf
Diskussion
Am häufigsten manifestiert sich die Amyloidose als Systemerkrankung und ist dann oft mit einem multiplen Myelom oder chronisch entzündlichen Erkrankungen assoziiert. Die lokalisierte Amyloidose (LA) tritt überwiegend in Nasopharynx, Trachea, Auge und Urogenitaltrakt, hier zumeist an der Urethra, auf.
Es gibt drei Typen von LA, die nur Haut und Weichgewebe betreffen: der Lichen amyloidosus, die makulöse und die noduläre Amyloidose. Die ersten beiden kommen häufiger vor und sind mit Pruritus assoziiert. Ihr in der papillären Dermis liegendes Amyloid leitet sich von Keratin ab. Eine Systembeteiligung tritt hierbei nie auf. Die noduläre Amyloidose ist deutlich seltener. Die Amyloidablagerungen betreffen hier die retikuläre Dermis und Subkutis. Assoziationen mit Diabetes mellitus, Sjögren-Syndrom oder Paraproteinämie wurden berichtet. Besonders gefürchtet ist der Übergang in eine systemische Amyloidose oder ein Plasmozytom beziehungsweise eine monoklonale Gammopathie, wie mehrfach in der Literatur beschrieben [1]. Entsprechend neueren Langzeituntersuchungen mit je 15 Fällen von nodulärer LA unterschiedlicher Lokalisation liegt diese Progressionsrate übereinstimmend jedoch nur bei etwa 7 % [2–4].
Die auf die Glans penis beschränkte Amyloidose wurde 1961 von Degos et al. [5] erstmals berichtet und ist mit insgesamt 14 publizierten Fällen eine seltene Erkrankung (Review siehe bei Merika et al. [6]). Die Pathogenese ist unklar. Basierend auf den histopathologischen Charakteristika und dem biologischen Verhalten mit niedriger Inzidenz einer Systembeteiligung ist die LA der Glans penis als primär kutane, lokalisierte, noduläre Amyloidose zu klassifizieren. Klinisch manifestiert sie sich mit blass erythematösen Papeln oder Plaques an der Glans penis. Differenzialdiagnostisch sollte sie unter anderem von Kondylomen, Hirsuties papillaris coronae glandis, der bowenoiden Papulose, Erythroplasie Queyrat und dem Peniskarzinom abgegrenzt werden. Eine Systembeteiligung wie bei anderen nodulären Amyloidosen sollte sicherheitshalber ausgeschlossen werden.
Unser Patient wies die klinischen und histopathologischen Merkmale der LA der Glans penis auf. Die Diagnose wurde bestätigt durch die dermal lokalisierten Ablagerungen, welche für Kongorot (Abbildung 3) sowie für die Leichtketten und λ positiv färbten. Perivaskuläre Plasmazellen waren nur ganz vereinzelt zu finden. Eine Durchuntersuchung auf Systembeteiligung blieb unauffällig. Damit erfüllt das nachgewiesene Amyloid die Kriterien der kutanen Amyloidose vom nodulären Typ. Dieser Befund ist konsistent mit den publizierten Fällen: Ritter et al. berichten über ein schwach anti-λ-positives Amyloid mit Beteiligung von dermalem Bindegewebe und Blutgefäßen, verdächtig für den nodulären Subtyp [7]. Dominguez-Dominguez et al. [8] und kürzlich Floyd Jr. et al. [9] wiesen noduläres Amyloid mit Ablagerung von κ- und λ-Leichtketten nach. Kawsar et al. [10], Muneer et al. [11] und zuletzt di Meo et al. [12] berichteten über tief dermale Amyloidablagerungen und ein cuffing von Blutgefäßen, wie man es bei der nodulären Amyloidose beobachtet.
Therapeutisch wurde bei LA der Glans penis mehrfach ein konservatives Vorgehen vorgeschlagen, wenn nach zwei Jahren Follow-up weiterhin Progressionsfreiheit vorliegt. Im Falle von urethraler Obstruktion hat sich die lokale Exzision bewährt, mit Rezidiven ist zu rechnen.
Schlussfolgerung
Interessenkonflikt
Literatur
1 Niesmann J, Altmeyer P, Kreuter A. Flächige periorbitale Blutungen und wachsartige Papeln. J Dtsch Dermatol Ges 2007; 5(8): 711–3.
2 Woollons A, Black MM. Nodular localized primary cutaneous amyloidosis: a long-term follow-up study. Br J Dermatol 2001; 145: 105–9.
3 Katz KA. Nodular localized primary cutaneous amyloidosis [correspondence]. Br J Dermatol 2002; 147: 400.
4 Moon AO, Calamia KT, Walsh JS. Nodular amyloidosis: review and long-term follow-up of 16 cases. Arch Dermatol 2003; 139: 1157–9.
5 Degos R, Cottenot F, Civatte J. [Isolated amyloidosis of the glans penis]. Bull Soc Fr Dermatol Syphiligr 1961; 68: 159–60.
6 Merika EE, Darling M, Craig P et al. Primary cutaneous amyloidosis of the glans penis. Two case reports and a review of the literature. Br J Dermatol 2014; 170(3): 730–4.
7 Ritter M, Nawab RA, Tannenbaum M et al. Localized amyloidosis of the glans penis: a case report and literature review. J Cutan Pathol 2003; 30(1): 37–40.
8 Domínguez Domínguez M, Valero Puerta JA, Jiménez Leiro JF et al. [Primary localized amyloidosis of glans penis. A new case and review of the literature]. Actas Urol Esp 2007; 31(2): 168–71.
9 Floyd MS Jr, Glendinning J, Hiew K et al. Localised amyloidosis of the glans penis presenting as a painless lump with progression after 10 years. Int Urol Nephrol 2014; 46(9): 1737–9.
10 Kawsar M, Long S. Localized amyloidosis of glans penis. Int J STD AIDS 2007; 18(10): 720–1.
11 Muneer A, Ali I, Blick C et al. An unusual solitary lesion on the glans penis. Clin Exp Dermatol 2009; 34(8): 929–30.
12 Di Meo N1, Stinco G, De Marchi S et al. Primary nodular amyloidosis of the glans penis. Br J Dermatol 2014; 171(5): 1245–7.
<< zurück

Die Diagnosequzze werden uns freundlicherweise zur Verfügung gestellt vom
"Journal der Deutschen Dermatologischen Gesellschaft" © Deutsche Dermatologische Gesellschaft
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)