Diagnose
Diagnose:
Mundschleimhautveränderungen als Erstmanifestation eines Morbus Crohn
WEITERE DIAGNOSTISCHE ABKLÄRUNG
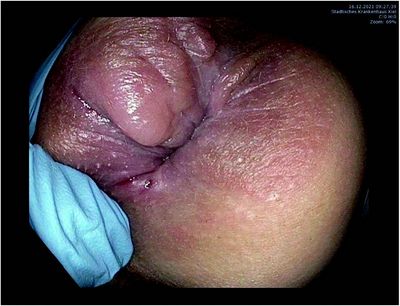
Eine weitere Blutentnahme ergab erniedrigte Vitamin-B12 und Folsäure-Werte sowie einen erhöhten Calprotectin- Wert von 465 μg/g (P95: 145 μg/g) (1) im Stuhl, sodass eine Vorstellung bei unseren Kollegen der pädiatrischen Gastroenterologie zurweiteren Abklärung erfolgte. Dort fielen bei der körperlichen Untersuchung perianale Marisken sowie Fissuren bei 3 und 6 Uhr SSL auf (Abbildung 2). Eine
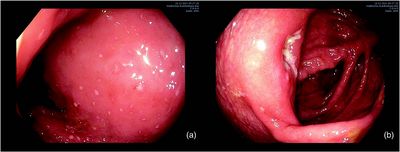
sonographische Untersuchung zeigte eine Darmwandverdickung des Colon ascendens, endoskopisch wies der Junge eine aphthöse Pankolitis (Abbildung 3a) mit diskontinuierlicher Verteilung mit Betonung des Rektums, distalen Sigmas und an der Ileocaecalklappe (Abbildung 3b) auf.
Das terminale Ileum war mit einzelnen Aphthen beteiligt. In den Biopsaten des Gastrointestinaltraktes ließen sich Epitheloidzellgranulome nachweisen. Es erfolgte eine anschließende Untersuchung mittels MRT-Enteroklysma, wo sich eine Verdickung derWände der Jejunalschlingen im linken Ober- und Mittelbauch darstellte.
BEHANDLUNG UND KRANKHEITSVERLAUF
In der Zwischenzeit klagte der Patient auf detaillierte Nachfrage über rezidivierende Bauchbeschwerden und brennenden Schmerz der Mundschleimhaut bei Aufnahme bestimmter Nahrungsmittel. Es erfolgte die Einleitung einer Ernährungstherapie mittels Trinknahrung sowie Schonkost und begleitender Methotrexat (MTX)-Gabe in einer Dosis von 1 × 15 mg/Woche (= 15 mg/m2 KOF) per os mit Substitution von 5 mg Folsäure am Folgetag. Zum Ende der
DISKUSSION
Der Morbus Crohn ist eine idiopathische, diskontinuierlich und segmental auftretende, chronisch-entzündliche granulomatöse Darmerkrankung. Der Befall des gesamten gastrointestinalen Traktes, von Mund bis zum Anus, ist möglich. In 0,7–37% der Erkrankten im Erwachsenenalter sowie 7,3–41% im Kindesalter kommt es zur Beteiligung der Mundschleimhaut. (2) Die Inzidenz vom Morbus Crohn in der Kindheit scheint in den letzten Jahrzehnten stark angestiegen zu sein. Man geht von bis zu 11,2 Fälle/100 000 Einwohnern pro Jahr aus. (3) Zahlreiche Studien haben zudem gezeigt, dass orale
Läsionen die Erstmanifestation vom Morbus Crohn vor allem bei Kindern darstellen und den gastrointestinalen Beschwerden Monate bis Jahre vorausgehen können. (4–7)
Orale Manifestationen des Morbus Crohn können in spezifische und unspezifische eingeteilt werden. (8) Zu den unspezifischen oralen Manifestationen gehören Aphthen, Cheilitis angularis, Lippenfissuren, Fisteln sowie die Gingivahyperplasie, die bei diversen Erkrankungen vorkommen können. Andere Schleimhauterscheinungen, wie Ulzerationen des bukkalen Sulcus, die Schleimhaut-Pseudopolypen (mucosal tags), ein Ödem an der Wangeninnenseite mit pflastersteinartigem Relief (cobblestoning), die Pyostomatitis vegetans sowie die Hypertrophie der Lippen im Rahmen
einer orofazialen Granulomatose gehören zu den spezifischen oralen Manifestationen.
Davon abzugrenzen ist der metastatischeMorbus Crohn, wobei Hautläsionen mit histologisch nicht-verkäsenden Granulomen keine Kontinuität zum gastrointestinalen Trakt aufweisen. (9)
Zu den wichtigsten Differenzialdiagnosen der oralen Manifestationen des Morbus Crohn im Kindesalter zählen mykologische, bakterielle oder virale Infektionen und andere granulomatöse Erkrankungen wie das Melkersson-Rosenthal-Syndrom. Auch die Folgen einer Malnutrition oder chronischer Entzündungen sowie eine reaktive Gingivahyperplasie durch Einnahme von Medikamenten (zum Beispiel Ciclosporin) müssen in Betracht gezogenwerden.
Die Therapie richtet sich nach der Schwere der Erkrankung und umfasst Glukokortikosteroide, Thiopurine, Methotrexat, TNF-alpha-Inhibitoren und andere Biologika. Bei Persistenz der Schleimhautveränderungen können gegebenenfalls initial eine Prednisolonpulstherapie, Dapson oder Clofazimine im Verlauf erwogen werden. Als ultima ratio kann in Kooperation mit den Parodontologen
eine operative Entfernung hyperplastischer Polypen diskutiert werden. Trotz der initial fehlenden gastrointestinalen Beschwerden stellten wir den Patienten aufgrund der Hautund Schleimhautveränderungen bei Verdacht auf Morbus Crohn den pädiatrischen Gastroenterologen vor,zumal auch ein erhöhter Calprotectin-Wert den Verdacht rechtfertigte.
Bei persistierenden Mundschleimhautveränderungen im Kindesalter sollte, selbst bei initial fehlenden gastrointestinalen Beschwerden, eine genaue Inspektion des perianalen Bereiches und eine Calprotectinbestimmung im Stuhl sowie eine Vorstellung bei den Gastroenterologen zum Ausschluss eines Morbus Crohn erfolgen. (10)
Interessenkonflikt
Keiner.
Literatur
1. Roca M, Rodriguez Varela A, Donat E, et al. Fecal calprotectin and eosinophil-derived neurotoxin in healthy children between 0 and 12 years. J Pediatr Gastroenterol Nutr. 2017;65:394-398.
2. Lauritano D, Boccalari E, Di Stasio D, et al. Prevalence of oral lesions and correlation with intestinal symptoms of inflammatory bowel disease: A systematic review. Diagnostics (Basel). 2019;9:77.
3. Benchimol EI, Mack DR, Nguyen GC, et al. Incidence, outcomes, and health services burden of very early onset inflammatory bowel disease. Gastroenterology. 2014;147:803-813.
4. Mergulhão P, Magro F, Pereira P, et al. Gingival hyperplasia as a first manifestation of Crohn’s disease. Dig Dis Sci. 2005;50:1946-1949.
5. Howell JL, Bussell RM, Hegarty AM, Zaitoun H. Service evaluation of patients with orofacial granulomatosis and patients with oral Crohn’s disease attending a paediatric oral medicine clinic. Eur Arch Paediatr Dent. 2012;13:191-196.
6. Bruscino N, Arunachalam M, Galeone M, et al. Lip swelling as initial manifestation of Crohn’s disease. Arch Dis Child. 2012;97:647.
7. Favia G, Limongelli L, Tempesta A, et al. Oral lesions as first clinical manifestations of Crohn’s disease in paediatric patients: a report on 8 cases. Eur J Paediatr Dent. 2020;21:66-69.
8. Diaconescu S, Strat S, Balan GG, et al. Dermatological manifestations in pediatric inflammatory bowel disease. Medicina (Kaunas). 2020;56:425.
9. Ickrath F, Stoevesandt J, Schulmeyer L, et al. Metastatic Crohn’s disease: an underestimated entity. JDtschDermatol Ges. 2021;19:973- 982.
10. Koutra E, Lusmöller E, Stadler R. Calprotectin – a key for diagnosing chronic inflammatory bowel disease in inflammatory dermatoses?: Three case reports. Hautarzt. 2022;73:303-307.

Die Diagnosequizze werden uns freundlicherweise zur Verfügung gestellt vom
"Journal der Deutschen Dermatologischen Gesellschaft" © Deutsche Dermatologische Gesellschaft
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)