Diagnose
30. April 2025
Diagnose: Purpura fulminans bei einem Still-Syndrom im Erwachsenenalter mit sekundäremhämophagozytischem Syndrom und disseminierter intravaskulärer Koagulopathie (DIC)
KLINISCHER VERLAUF
Aufgrund der schweren klinischen Symptome wurde die klassische Behandlung des erworbenen hämophagozytischen Syndroms mit Dexamethason, Ciclosporin und intermittierender Gabe von Immunglobulinen auf der Intensivstation begonnen. Da trotz Antikoagulation eine disseminierte intravaskuläre Koagulopathie (DIC) auftrat, wurde die Behandlung des hämophagozytischen Syndroms um Etoposid erweitert und die Antikoagulation verstärkt (Enoxaparin 30 mg zweimal täglich). Der Symptomkomplex aus Fieber, Arthralgien und lachsfarbenem Exanthem führte zur Diagnose eines Still-Syndroms als Ursache des hämophagozytischen Syndroms, woraufhin Etoposid durch Anakinra in einer täglichen subkutanen Dosis von 100 mg ersetzt wurde.
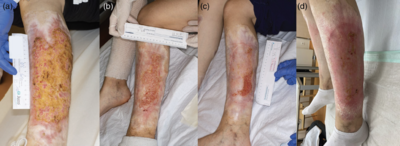
Während sich der Allgemeinzustand der Patientin deutlich verbesserte, entwickelten sich die ausgedehnten Blutungen an ihren Unterschenkeln zur Gangrän. Bei der ersten Vorstellung in unserer dermatologischen Wundklinik (Abbildung 1a) führten wir ein chirurgisches Débridement unter lokaler Betäubung sowie eine Maden-Débridement-Therapie (MDT) durch (Abbildung 3a–c). Zudem wurde die häusliche Wundversorgung und Kompressionstherapie durch einen Pflegedienst zur Linderung des Lymphödems eingeleitet. Unsere Patientin ist derzeit asymptomatisch und stabil unter Behandlung mit 100 mg Ciclosporin und 5 mg Prednisolon täglich (Anakinra wurde abgesetzt). Bei der letzten Konsultation waren alle Wunden geschlossen (Abbildung 3d).
DISKUSSION
Bei unserer Patientin wurden Purpura fulminans und ausgedehnte Gangrän durch das Still-Syndrom im Erwachsenenalter mit sekundärem hämophagozytischem Syndrom und DIC verursacht. Die Diagnose des Still-Syndroms wird durch die diagnostischen Kriterien nach Yamaguchi et al. Erleichtert (1,2). Es müssen fünf Kriterien, darunter mindestens zwei Hauptkriterien (lang anhaltende Fieberschübe >39◦C, Arthralgien oder Arthritis, typisches Exanthem und erhöhte Leukozytenzahl mit Neutrophilie) sowie drei Nebenkriterien (Halsschmerzen, Hepatomegalie oder Splenomegalie, Lymphadenopathie, abnorme Aminotransferasen und negativer Rheumafaktor und antinukleäre Antikörper) erfüllt sein, um die Diagnose eines Still-Syndroms zu stellen. Auf Grundlage der medizinischen Befunde unserer Patientin waren alle Haupt- und Nebenkriterien erfüllt. Purpura fulminans, begleitet von intravaskulärer Koagulopathie und Mikroembolien, ist klinisch gekennzeichnet durch scharf abgegrenzte erythematöse Makulae, die sich rasch in große schwarz-violette Hautareale verwandeln.
Einige Läsionen können dünne erythematöse Ränder oder Blasen aufweisen (3). Purpura fulminans wird in neonatale, idiopathische und erworbene Formen unterteilt, wobei letztere durch schwere septische Infektionen oder ein hämophagozytisches Syndrom verursacht wird (4). Die Behandlung der Grunderkrankung in Kombination mit einer Antikoagulation muss schnell eingeleitet werden, um ein Fortschreiten und letztlich ein multiples Organversagen zu verhindern (4). Bei neonatalen Formen, die mit einem erblichen Mangel an den Antikoagulanzien Proteine C und S assoziiert sind, ist der Ersatz der fehlenden Faktoren entscheidend (3).
Nach sorgfältiger Risiko-Nutzen-Abwägung, da bei DIC sowohl ein Blutungs- als auch ein Thromboserisiko besteht, erhielt unsere Patientin eine niedrig dosierte Antikoagulation mit Enoxaparin (0,5 mg/kg Körpergewicht BID). Sobald bereits Hautnekrosen aufgetreten sind, wie im vorliegenden Fall, können ausgedehnte Ulzerationen entstehen, die chirurgisches Débridement, Fasziotomie, Amputation oder plastische Rekonstruktion erforderlich machen (3). Während die frühzeitige Entfernung gangränöser Haut die bevorzugte Erstbehandlung ist, können Spalthauttransplantationen und konservativeWundtherapien (Hydrokolloidverbände, Vakuumtherapie) die Wundheilung beschleunigen. Unsere Patientin lehnte eine Spalthauttransplantation ab, da sie weitere Narben an der Entnahmestelle befürchtete.
Nun, 2,5 Jahre nach dem Auftreten der Purpura fulminans, sind alle Wunden bei unserer Patientin vollständig verheilt. Unser vorgestellter Fall unterstreicht den potenziell lebensbedrohlichen Verlauf einer Purpura fulminans und deren Zusammenhang mit einem erworbenen hämophagozytischen Syndrom beim Still-Syndrom als seltene Grunderkrankung. Bei unserer Patientin half die frühzeitige Diagnose und Einleitung der Behandlung, schwerwiegende Folgen wie Amputationen oder multiples Organversagen zu verhindern.
LITERATUR
- Vanderschueren S, Hermans F, De Munter P, Knockaert D. Adult-onset Still’s disease: still a diagnosis of exclusion. A nested case-control study in patients with fever of unknown origin. Clin Exp Rheumatol. 2012;30(4):514-9. Epub 2012 Aug 29.
- Yamaguchi M, Ohta A, Tsunematsu T, et al. Preliminary criteria for classification of adult Still’s disease. J Rheumatol. 1992;19(3):424-30.
- Chalmers, E., P Cooper, K Forman et al., Purpura fulminans: recognition, diagnosis and management. Arch Dis Child. 2011. 96(11): p. 1066-71.
- Perera TB, Murphy-Lavoie HM. Purpura Fulminans. [Updated 2023 Jul 17]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/ NBK532865/.[Last accessed October 24, 2024]

Die Diagnosequizze werden uns freundlicherweise zur Verfügung gestellt vom
"Journal der Deutschen Dermatologischen Gesellschaft" © Deutsche Dermatologische Gesellschaft
![Logo: Junge Dermatologen im Berufsverband der deutschen Dermatologen - zur Startseite [ALT+1]](/typo3conf/ext/judermconfig/Resources/Public/Images/Branding/JuDermLogo.png?v=2)